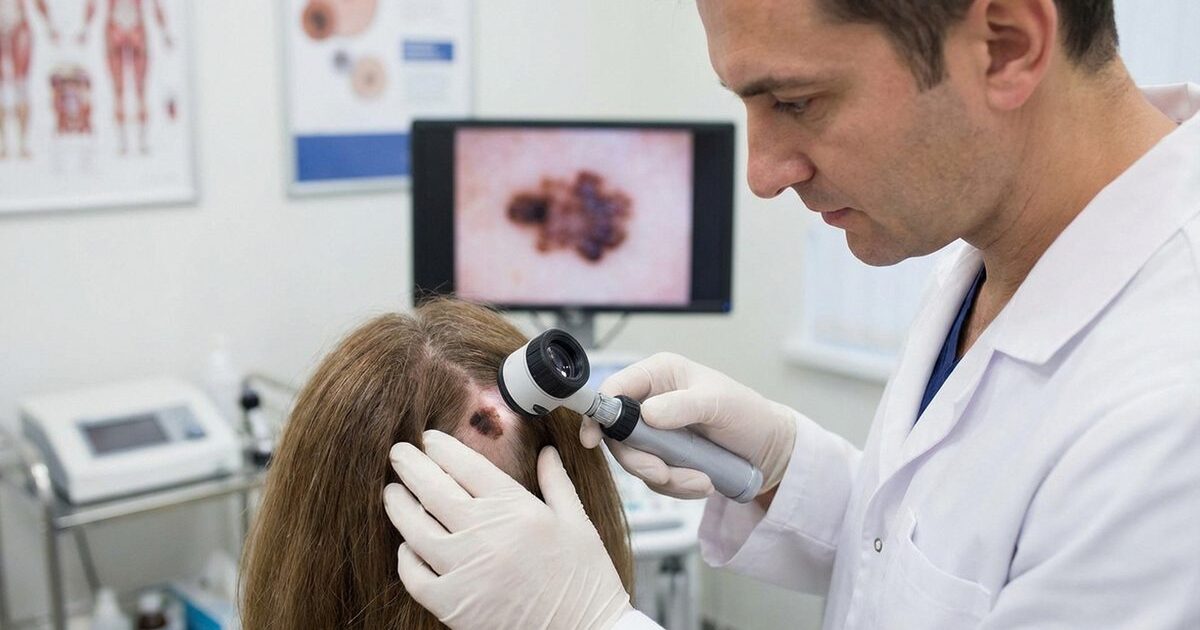
Melanom an Kopfhaut und Hals — Überblick und Besonderheiten
Das Melanom an Kopfhaut und Hals stellt eine besondere Herausforderung in Dermatologie und Onkologie dar. Obwohl der Kopf-Hals-Bereich nur etwa 9% der gesamten Körperoberfläche ausmacht, entwickeln sich dort rund 20–25% aller kutanen Melanome. Diese überproportionale Häufigkeit, kombiniert mit einer oft späten Diagnose aufgrund der schwer einsehbaren Lokalisation, macht das Kopfhaut-Melanom zu einer der gefährlichsten Formen des Hautkrebses.
In der DACH-Region steigt die Inzidenz des malignen Melanoms kontinuierlich. Die Schweiz hat mit rund 30 Neuerkrankungen pro 100.000 Einwohner eine der höchsten Melanom-Raten Europas. Pflegefachpersonen spielen eine wichtige Rolle in der Früherkennung, der postoperativen Betreuung und der psychosozialen Begleitung betroffener Patienten.
Epidemiologie und Risikofaktoren
Kopfhaut- und Hals-Melanome betreffen überproportional häufig Männer ab dem 60. Lebensjahr. Dies wird auf die altersbedingte Haarlichtung (Alopezie) und die kumulative UV-Exposition der unbedeckten Kopfhaut zurückgeführt. Bei Frauen sind Melanome im Kopf-Hals-Bereich seltener, was mit dem schützenden Effekt der Haare zusammenhängt.
Spezifische Risikofaktoren
- UV-Exposition: Chronische Sonnenexposition der Kopfhaut, besonders bei Glatze oder dünnem Haar. Sonnenbrände auf der Kopfhaut in der Kindheit erhöhen das Risiko signifikant.
- Helle Hauttypen (Fitzpatrick I–II): Helle Haut, blaue/grüne Augen, rote/blonde Haare.
- Alopezie: Glatzenbildung entfernt den natürlichen UV-Schutz der Haare. Studien zeigen ein 2,5-fach erhöhtes Risiko bei Männern mit vollständiger Alopezie.
- Vorgeschichte: Frühere Melanome, aktinische Keratosen oder Basalzellkarzinome am Kopf.
- Berufsexposition: Outdoor-Berufe (Landwirtschaft, Bau, Gartenbau) ohne konsequenten Kopfschutz.
Klinische Erscheinungsformen am Kopf und Hals
Lentigo-maligna-Melanom (LMM)
Das häufigste Melanom der Kopfhaut. Es entwickelt sich aus einer Lentigo maligna (Melanosis praecancerosa Dubreuilh) — einer flachen, unregelmässig pigmentierten Läsion auf chronisch UV-geschädigter Haut. Das LMM wächst zunächst langsam horizontal (radiale Wachstumsphase), kann aber nach Jahren oder Jahrzehnten in die vertikale Wachstumsphase übergehen und metastasieren.
Noduläres Melanom (NM)
Das noduläre Melanom ist die aggressivste Form und am Kopf relativ häufig. Es wächst von Beginn an vertikal (in die Tiefe) und hat bei Diagnose oft bereits eine erhebliche Tumordicke. Klinisch zeigt es sich als erhabener, oft blauschwarzer Knoten, der ulzerieren und bluten kann.
Amelanotisches Melanom
Besonders tückisch: Das amelanotische (pigmentlose) Melanom erscheint als hautfarbener oder rötlicher Knoten ohne die typische dunkle Pigmentierung. Am Kopf wird es häufig mit Basalzellkarzinomen, Keratoakanthomen oder Granulationsgewebe verwechselt. Die Diagnose wird daher oft verspätet gestellt.
Diagnostik — ABCDE-Regel und Dermatoskopie
Die klinische Untersuchung der Kopfhaut ist durch die Behaarung erschwert. Für Pflegefachpersonen und Ärzte gilt die ABCDE-Regel als Screening-Hilfe:
- A — Asymmetrie: Unregelmässige, asymmetrische Form der Läsion.
- B — Begrenzung: Unscharfe, ausgefranste oder gezackte Ränder.
- C — Colour (Farbe): Inhomogene Pigmentierung — verschiedene Braun-, Schwarz- oder Blautöne in einer Läsion.
- D — Durchmesser: Läsionen > 6 mm sind verdächtig (aber auch kleinere Melanome kommen vor).
- E — Evolution: Veränderung in Grösse, Form, Farbe oder Oberfläche über die Zeit.
Die Dermatoskopie (Auflichtmikroskopie) ist das wichtigste nicht-invasive Diagnostikum. Sie erhöht die Sensitivität der Melanom-Erkennung von 60% (Blickdiagnose) auf über 90%. Bei der Kopfhaut ist die Dermatoskopie durch Haare erschwert — eine partielle Rasur kann erforderlich sein.
Warum Kopfhaut-Melanome eine schlechtere Prognose haben
Melanome der Kopfhaut haben eine signifikant schlechtere Prognose als Melanome an anderen Körperstellen. Mehrere Faktoren tragen dazu bei:
- Späte Diagnose: Die Kopfhaut ist schwer einsehbar — Patienten bemerken Veränderungen oft spät. Bei behaarter Kopfhaut können Melanome über Monate oder Jahre unentdeckt wachsen.
- Grössere Tumordicke bei Diagnose: Studien zeigen eine durchschnittliche Breslow-Dicke von 2,0–3,0 mm bei Kopfhaut-Melanomen vs. 1,0–1,5 mm am Rumpf.
- Reiche Vaskularisation und Lymphdrainage: Die Kopfhaut hat ein dichtes Gefässnetz und multiple Lymphabflusswege, was die lymphogene und hämatogene Metastasierung begünstigt.
- Komplexe Sentinel-Lymphknoten-Drainage: Die Kopfhaut drainiert in multiple, unvorhersagbare Lymphknotenstationen (parotid, zervikal, okzipital, retroaurikulär), was die chirurgische Planung erschwert.
Therapie des Kopfhaut-Melanoms
Chirurgische Exzision
Die chirurgische Exzision mit Sicherheitsabstand ist die Standardtherapie. Die empfohlenen Sicherheitsabstände richten sich nach der Breslow-Dicke: 0,5 cm bei In-situ-Melanom, 1 cm bei ≤2 mm Dicke, 2 cm bei >2 mm Dicke. An der Kopfhaut sind grosse Exzisionen eine Herausforderung, da die Kopfhaut wenig Gewebereserve hat und Defektdeckungen (Lappenplastiken, Hauttransplantate) oft nötig sind.
Sentinel-Lymphknoten-Biopsie
Ab einer Tumordicke von 0,8 mm (oder bei Ulzeration/Mitosen) wird die Sentinel-Lymphknoten-Biopsie (SLNB) empfohlen. Am Kopf ist dies technisch anspruchsvoll, da die Lymphdrainage unvorhersagbar ist. Die Lymphszintigraphie vor der Operation ist obligat, um den/die korrekten Wächterlymphknoten zu identifizieren.
Adjuvante Therapie
Bei fortgeschrittenem Stadium (III–IV) kommen adjuvante Immuntherapien (Checkpoint-Inhibitoren: Nivolumab, Pembrolizumab) und zielgerichtete Therapien (BRAF/MEK-Inhibitoren bei BRAF-Mutation) zum Einsatz. Diese Therapien haben die Prognose fortgeschrittener Melanome in den letzten Jahren erheblich verbessert.
Pflegerische Aspekte bei Kopfhaut-Melanom
- Postoperative Wundpflege: Kopfhautwunden bluten stark (hohe Vaskularisation). Druckverbände sind essenziell. Lappenplastiken und Transplantate erfordern engmaschige Kontrolle auf Durchblutung, Hämatom und Infektionszeichen.
- Körperbild und Psyche: Grosse Exzisionen an der Kopfhaut sind sichtbar und beeinträchtigen das Körperbild erheblich. Haarverlust im OP-Gebiet, Narben und asymmetrische Kopfformen belasten Patienten psychisch. Pflegefachpersonen sollten psychosoziale Unterstützung anbieten und auf psycho-onkologische Beratung hinweisen.
- Sonnenschutz-Beratung: Konsequenter UV-Schutz der Kopfhaut ist lebenslang essenziell: Hut/Kappe mit UV-Schutz, Sonnencreme LSF 50+ auf Glatze/dünnem Haar, Meidung der Mittagssonne.
- Nebenwirkungsmanagement: Bei Immuntherapie/Checkpoint-Inhibitoren können schwere autoimmune Nebenwirkungen auftreten (Kolitis, Hepatitis, Dermatitis, Endokrinopathien). Pflegefachpersonen müssen diese erkennen und zeitnah melden.
Prävention und Früherkennung
Pflegefachpersonen haben eine wichtige Rolle in der Primär- und Sekundärprävention. Bei der täglichen Pflege (Haarpflege, Kopfwäsche) können sie Hautveränderungen an der Kopfhaut frühzeitig erkennen und dem Arzt melden. Besonders bei älteren Männern mit Alopezie sollte die Kopfhaut regelmässig inspiziert werden.
Häufig gestellte Fragen (FAQ)
Wie häufig ist ein Melanom an der Kopfhaut?
Etwa 20–25% aller kutanen Melanome entstehen im Kopf-Hals-Bereich, obwohl dieser nur 9% der Körperoberfläche ausmacht. Die Kopfhaut allein ist für ca. 4–6% aller Melanome verantwortlich. Männer über 60 Jahre mit Glatze sind am häufigsten betroffen.
Warum werden Kopfhaut-Melanome oft spät entdeckt?
Die Kopfhaut ist für den Patienten selbst schwer einsehbar. Haare verdecken Veränderungen zusätzlich. Symptome wie Juckreiz oder Blutung treten oft erst in fortgeschrittenen Stadien auf. Viele Patienten und auch Ärzte vergessen die Kopfhaut bei der Ganzkörper-Hautuntersuchung. Regelmässige Kontrolle durch Partner, Friseur oder Pflegefachperson ist wichtig.
Schützen Haare vor Melanomen auf der Kopfhaut?
Ja, teilweise. Dichtes Haar bietet einen UV-Schutz von etwa LSF 10–15, je nach Haarfarbe und -dichte (dunkles Haar schützt besser als helles). Bei Glatze, Scheitel oder lichtem Haar ist dieser Schutz nicht vorhanden. Dies erklärt, warum Frauen (in der Regel dichter behaart) seltener Kopfhaut-Melanome entwickeln als Männer mit Alopezie.
Kann ein Melanom an der Kopfhaut mit einem Muttermal verwechselt werden?
Ja, die Abgrenzung zwischen benignem Nävus und Melanom ist klinisch oft schwierig. Verdächtig sind: Veränderung eines bestehenden Muttermals (Grösse, Farbe, Form), neue pigmentierte Läsion im Erwachsenenalter, Juckreiz oder Blutung. Jede verdächtige Läsion an der Kopfhaut muss dermatologisch abgeklärt werden — die Dermatoskopie ist hier unverzichtbar.
Welche Sonnenschutzmassnahmen sind für die Kopfhaut empfehlenswert?
Textiler UV-Schutz ist am effektivsten: Hut mit breiter Krempe (mindestens 7,5 cm), UV-Schutz-Kappe mit Nackenschutz. Sonnencreme LSF 50+ auf unbehaarter Kopfhaut (Glatze, Scheitel). Spezielle UV-Schutzsprays für die Kopfhaut sind erhältlich und praktischer als Cremes. Mittagssonne (11–15 Uhr) meiden, besonders in der Schweiz in Höhenlagen (höhere UV-Belastung).
Was ist der Breslow-Index und warum ist er wichtig?
Der Breslow-Index misst die maximale vertikale Tumordicke in Millimetern — vom oberen Rand des Stratum granulosum bis zur tiefsten Tumorzelle. Er ist der wichtigste prognostische Faktor: < 1 mm = gute Prognose (>95% 5-Jahres-Überleben), 1–2 mm = mittlere Prognose, 2–4 mm = eingeschränkte Prognose, > 4 mm = schlechte Prognose. Bei Kopfhaut-Melanomen ist der Breslow-Index bei Diagnose oft höher als an anderen Körperstellen.
Ist die Nachsorge bei Kopfhaut-Melanomen anders als bei anderen Melanomen?
Die grundsätzlichen Nachsorge-Intervalle folgen den Leitlinien (Stadium-abhängig, 3–6 Monate in den ersten 5 Jahren). Zusätzlich wird bei Kopfhaut-Melanomen eine besonders sorgfältige Untersuchung der zervikalen und parotidealen Lymphknoten empfohlen. Bildgebung (Sonographie, CT/MRT) der Kopf-Hals-Region ist häufiger indiziert als bei Rumpf-Melanomen.
Können Melanome am Hals von Kragenreizung kommen?
Nein, mechanische Reizung durch Kragen verursacht keine Melanome. Allerdings kann chronische Reibung bestehende Muttermale irritieren und zu Veränderungen führen, die ein Melanom imitieren oder die Früherkennung erschweren. Der Hals ist aufgrund der chronischen UV-Exposition (offener Hemdkragen) ein Risikoareal — nicht wegen mechanischer Reizung.
Woran erkenne ich als Pflegefachperson ein verdächtiges Hautmal auf der Kopfhaut?
Achten Sie bei der Kopfpflege auf: neue oder veränderte pigmentierte Flecken, nicht-heilende Wunden oder Krusten, blutende Stellen ohne erkennbare Ursache, erhabene Knoten (auch hautfarbene!), unregelmässig begrenzte dunkle Flecken. Dokumentieren Sie Ihre Beobachtung und informieren Sie den behandelnden Arzt. Eine frühzeitige dermatologische Abklärung kann Leben retten.
Wie beeinflusst ein Kopfhaut-Melanom die Lebensqualität?
Erheblich. Grosse Exzisionen führen zu Haarverlust und sichtbaren Narben. Die Kopfhaut ist ein exponierter Bereich — Veränderungen sind für andere sichtbar. Viele Patienten berichten über Schamgefühle, sozialen Rückzug und Angst vor Rezidiven. Psycho-onkologische Begleitung, Selbsthilfegruppen und ggf. die Verordnung einer Perücke können die Lebensqualität verbessern. Pflegefachpersonen sollten diese Themen aktiv ansprechen.
Welche Rolle spielt die Immuntherapie bei Kopfhaut-Melanomen?
Checkpoint-Inhibitoren (Anti-PD-1-Antikörper wie Nivolumab und Pembrolizumab) haben die Therapie fortgeschrittener Melanome revolutioniert. Sie werden adjuvant ab Stadium III und als Erstlinientherapie im Stadium IV eingesetzt. Die Ansprechrate liegt bei 40–50%. Für Kopfhaut-Melanome gelten dieselben Indikationen wie für andere Lokalisationen. Die Therapie wird in spezialisierten onkologischen Zentren durchgeführt und erfordert ein engmaschiges Nebenwirkungsmonitoring durch das Pflegeteam.
Können auch dunkelhäutige Menschen ein Kopfhaut-Melanom entwickeln?
Ja, wenn auch deutlich seltener. Bei dunkelhäutigen Menschen treten Melanome häufiger an nicht-UV-exponierten Stellen auf (Handflächen, Fusssohlen, Schleimhäute). Kopfhaut-Melanome bei Fitzpatrick-Hauttyp V–VI sind selten, kommen aber vor — und werden aufgrund der dunkleren Haut oft noch später diagnostiziert. Eine hohe Aufmerksamkeit bei Hautveränderungen ist bei allen Hauttypen wichtig.